【開催報告】第96回HGPIセミナー「認知行動療法の現在と今後の普及に向けた展望について」(2021年7月1日)

今回は、国立研究開発法人国立精神・神経医療研究センター 認知行動療法センター長の久我弘典氏をお招きし、認知行動療法の概要、日本での政策的変遷、普及に向けた取り組みや今後の展望についてお話しいただきました。
<講演のポイント>
- 認知行動療法とは、認知(ものの受け取り方や考え方)に働きかけて、より現実的でバランスのとれた考え、前向きな気持ち・行動を促進する精神療法(心理療法)の一種である
- COVID-19感染拡大によって、多くの人がストレスを抱えている
コロナ禍におけるメンタルヘルス対策に向けて、デジタルテクノロジーを活用したサービスや地域や職域等における支援が重要であり、その支援方法の一つとして認知行動変容アプローチの活用が期待される - 日本でも、認知行動療法のエビデンスが構築され、2010年度より認知行動療法が診療報酬化された
現在、6疾患に対する認知行動療法の診療報酬算定が認められている - 国立精神・神経医療研究センター 認知行動療法センターは日本初のCBTを専門とする研修・研究センターである
日本の精神医療技術の向上と、よりよい精神医療サービスを多くの人々に提供できる社会の実現を目指して、「研究」「研修」「臨床活動支援」の3つの事業を中心に活動している
■認知行動療法に関する政策的変遷
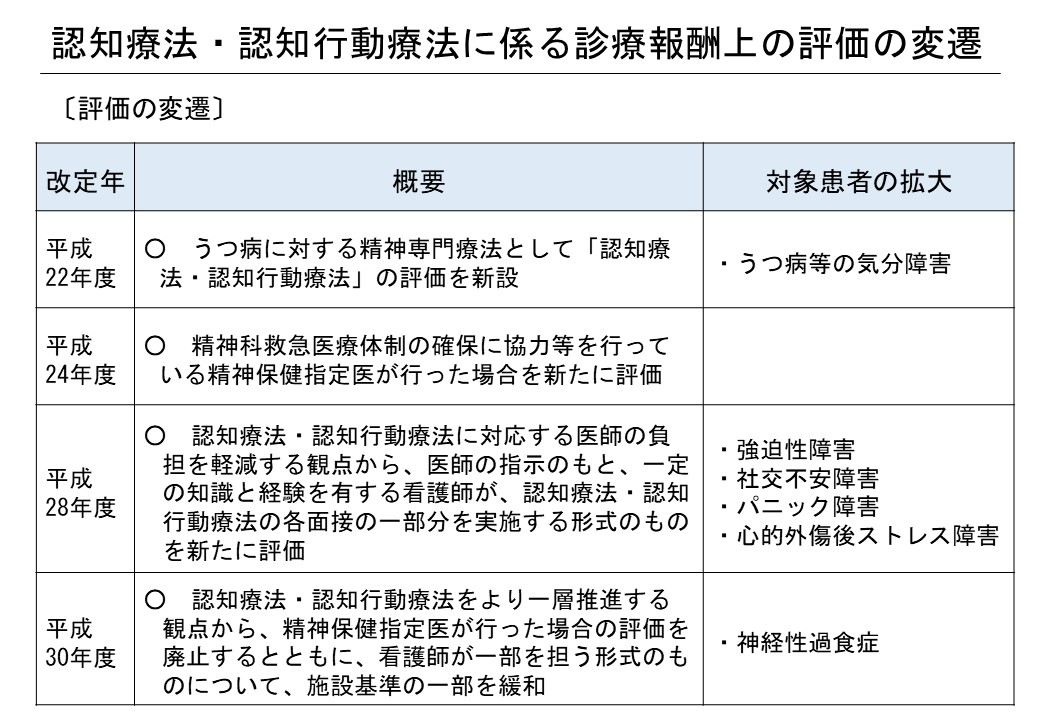
診療報酬上の評価
認知療法・認知行動療法(CBT: Cognitive Behavior Therapy)とは、1960年代に米国の精神科医アーロン・ベックによって開発された、認知(ものの受け取り方や考え方)に働きかけて、より現実的でバランスのとれた考え、前向きな気持ち・行動を促進する精神療法(心理療法)の一種である。近年、日本においても関心が高まっており、医療に限らず、教育、産業、司法、地域精神保健領域等、様々な領域で活用されている。
日本では、2007~2009年度にかけて実施された厚生労働省こころの健康科学研究事業「精神療法の実施方法と有効性に関する研究」において、認知行動療法の安全性・有効性が実証され、「うつ病の認知療法・認知行動療法治療者用マニュアル」が作成された。こうしたエビデンスを踏まえ、2010年度には入院中以外(外来)のうつ病等の気分障害を有する患者へのCBTが診療報酬算定できるようになった。
その後、他疾患でもエビデンスが構築され、現在はうつ病等気分障害に加え、強迫性障害、社交不安障害、パニック障害、心的外傷後ストレス障害、神経性過食症の計6疾患が診療報酬の算定対象疾患となっている。また実施者についても、それまで医師による実施のみが算定可能だったが、2016年度改定で医師の指示の下、一定の知識と経験を有する看護師が医師と共同して実施した場合にも算定できるようになった。2018年度には、看護師が実施する場合について、施設要件の一部が緩和されている。
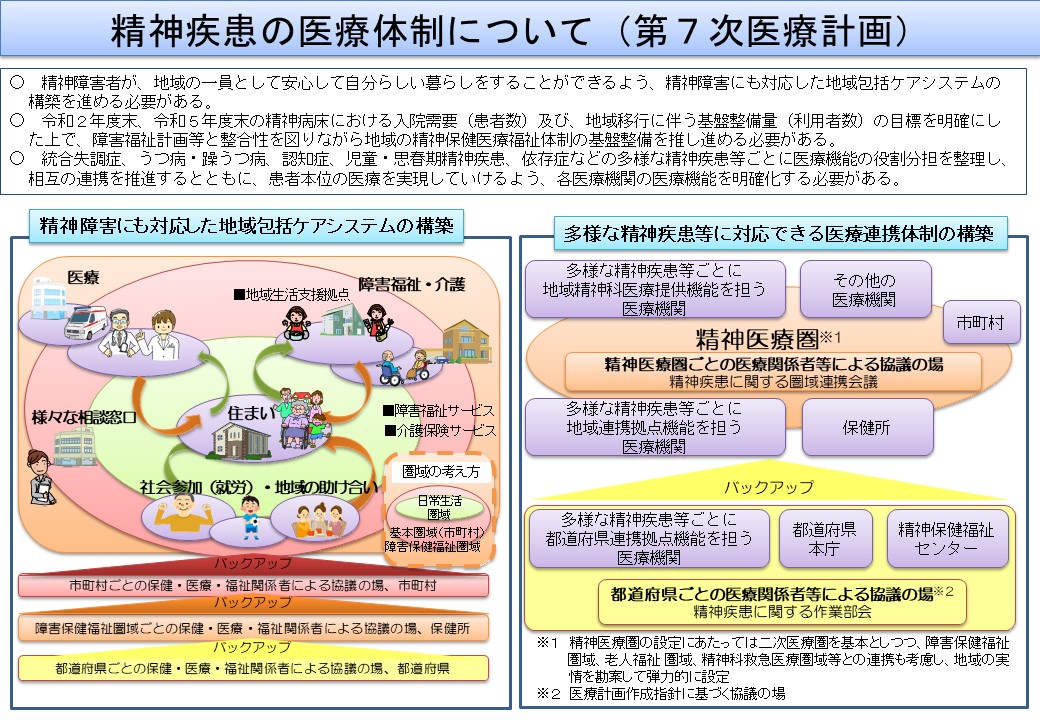
医療計画での認知行動療法の位置づけ
また現在期間中である第7次医療計画においては、CBTの実施状況に関する項目が重点指標の1つとされている。医療計画における精神医療の位置づけに関する変遷としては、2011年に精神疾患が追加され現在の5疾病(がん、脳卒中、急性心筋梗塞、糖尿病、精神疾患)体制となり、2013年からの第6次医療計画から、精神疾患についても各自治体で必要となる医療機能の明確化、医療機関等の機能分担・連携が推進されている。
精神疾患の医療体制の構築においては、「精神障害にも対応した地域包括ケアシステムの構築」「多様な精神疾患等に対応できる医療連携体制の構築」の2つが重要な柱とされている。現在、精神障害者、あるいは精神障害の有無にかかわらず、住民一人ひとりが安心して自分らしい暮らしをすることができるよう、「精神障害にも対応した地域包括ケアシステム」の構築が進められている。また精神疾患には、うつ病等気分障害や統合失調症、認知症、依存症等、多様な疾患がある。そうした多様な疾患に対応すべく、精神疾患等ごとに医療提供機能の役割分担を整理し、各医療機関が連携することが必要となる。
都道府県における医療提供体制の現状把握、目標値設定にあたっては、評価指標が必要である。厚生労働省は、都道府県に対してストラクチャー(構造)、プロセス(過程)、アウトカム(結果)の三つの視点から指標例を提示している。各指標については以下の通り。
- ストラクチャー指標:医療サービスを提供する物質資源、人的資源及び組織体制を測る指標(例:統合失調症を外来で診療している医療機関数等)
- プロセス指標:実際にサービスを提供する主体の活動や、他機関との連携体制を測る指標(例:統合失調症外来患者数等)
- アウトカム指標:医療サービスの結果としての住民の健康状態を測る指標(例:精神病床における入院後3,6,12か月後の退院率等)
この指標例に、「認知行動療法を外来で実施した医療機関数」「認知行動療法を外来で実施した患者数」が提示されており、厚生労働省は都道府県に対して各地域におけるCBTの提供体制の現状把握・分析を促している。しかし、実際にこれらの指標例を採用した都道府県は 7~8か所に留まる。こうした現状を受け、2020年に実施された第7次医療計画の中間見直しでは、上記2項目が重点指標に設定された。
各地域におけるこれらの指標、各社会資源(医療機関・障害福祉・訪問看護)等の現状は、リムラッド(ReMHRAD: Regional Mental Health Resources Analyzing Database)という地域精神保健医療福祉資源分析データベースで閲覧し、地域ごとの現状を把握できるので、ご関心がある方にはぜひアクセス頂きたい。
■認知行動療法センターでのこれまでの取り組み
研究活動について
国立精神・神経医療研究センター 認知行動療法センターは日本初のCBTを専門とする研修・研究センターである。日本の精神医療技術の向上と、よりよい精神医療サービスを多くの人々に提供できる社会の実現を目指し、「研究」「研修」「臨床活動支援」の3つの事業を中心に活動している。また今年度から国内の大学院との連携講座を開始する等、医学教育にも注力していく予定だ。
研究については、有病率の高い疾患や難治性、また希少性のある疾患等に対する治療法の開発や効果検証など、さらなる発展が望まれる領域での研究を重点的に進めている。またMRI等を用いた心理療法の作用機序の解明、ICTを用いたCBTの開発・提供を目指す研究等を国内外の研究機関等と共同しながら実施している。
さらに、臨床活動も実施しており、国立精神・神経医療研究センター病院の臨床心理部と連携しながら各患者のニーズに合わせて、外来でのCBTを提供している。こうした臨床活動を通じてCBTの減薬効果や多様な疾患に対するCBTの有効性を示す研究も実施した。実際にうつ病・不安障害を抱える患者を対象に調査を行い、初診時に比べ、抗不安薬の減量効果を示した他、不安障害、強迫性障害、発達障害等、様々な疾患に対するCBTの有効性を示すことができた。
研修・臨床活動支援について
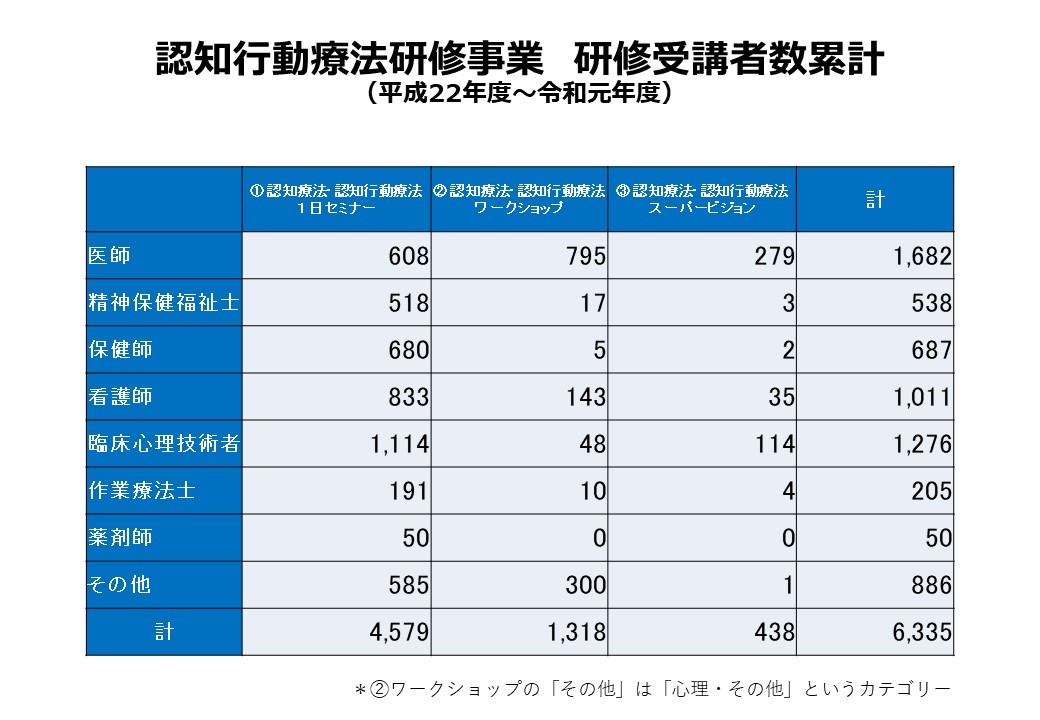
研修については、10年程前から多くの研修を提供しており、厚生労働省の認知行動療法研修事業の事務局も担っている。初学者向けからアドバンスコースまで、また対象となる疾患、活用領域に合わせて幅広い研修プログラムを提供している。
厚生労働省の認知行動療法研修事業では、開始当初、うつ病を対象とした研修を提供していたが、診療報酬の対象疾患拡大に合わせて、現在ではうつ病のみならず多様な疾患に関するプログラムの提供がなされている。本事業における研修プログラムでは、まず2日間のワークショップを受講した後、16回のスーパービジョン[1]を受け、その後、Brush-upワークショップを受講するという流れで行われている。2020年度時点で、延べ約6,300人がワークショップを受講し、うち約440名がスーパービジョンの受講を終了している。このうちの半数は医師が占め、臨床心理技術者、看護師も多く受講している。しかし、各現場におけるCBTの専門家は不足しており、社会のニーズに応えるべく、人材育成に向けさらなる取り組みが求められる。
また研修事業は約10年間実施されてきたが、これまでその効果検証は実施されてこなかった。そのため、令和2年度障害者総合福祉推進事業「認知行動療法及び認知行動療法の考え方に基づいた支援方法に係る実態把握及び今後の普及と体制整備に資する検討」が実施され、研修事業の効果検証とともに、今後の普及に向けた方策が検討され、日本医療政策機構(以下、HGPI)が事業報告書・提言書を作成した。提言書では、今後のCBTの普及に向けての打ち手を考える視点として、実装科学の観点も踏まえて「エビデンス」「政策指針」「人材育成」「提供体制」「患者・当事者視点」「評価・モニタリング」の6項目が掲げられ、これらに基づき方策を検討する必要性が述べられている。
(詳細はこちら:【活動報告】メンタルヘルス政策PJT-厚生労働省令和2年度障害者総合福祉推進事業(3次)「認知行動療法及び認知行動療法の考え方に基づいた支援方法に係る実態把握及び今後の普及と体制整備に資する検討」事業報告書公表のお知らせ(2021年4月14日))
またHGPIの報告書では、CBTの普及を阻害する要因として、医師の時間的制約について言及されている。本事業におけるアンケート調査において、臨床現場でCBTを実施できない理由に「時間に余裕がない」と回答した医師が回答者全体の8割との結果が示された。

[認知行動療法を臨床現場で行うにあたっての困難(医師n=145)]
図4:厚生労働省令和2年度障害者総合福祉推進事業(3次)「認知行動療法及び認知行動療法の考え方に基づいた支援方法に係る実態把握及び今後の普及と体制整備に資する検討」事業報告書pp.48 より引用
CBTによる治療は通常、40~50分の面接を10~20回にわたって実施する。一方、厚生労働省が2016年に実施した調査によれば、精神科における外来患者一人あたりの診療時間は平均10分未満とされている。こうした背景から、医師もCBTの必要性を十分に認識しつつも、外来患者の増加に伴い患者一人あたりの診療時間が十分に確保できず、現在の診療体制においては十分なCBTの提供が難しい状況が伺える。
他診療科医師や多職種が実施できる認知行動変容アプローチ
人材育成の観点では、他診療科の医師に対するCBTの技法を活用した認知行動変容アプローチの普及も重要となる。私たちの調査では、COVID-19感染拡大を契機として、内科等のプライマリケア医に不安や抑うつ等の精神症状を訴える患者が増えていることが分かった。精神症状が軽症な場合や身体疾患を併存する患者の場合は、専門医ではなく内科等へ受診するケースも多い。こうしたケースにおいては、他科の医師が専門医と連携した上で、軽症の場合には短時間で実施可能な認知行動変容アプローチを提供することも有効と考えられる。実際に英国のガイドラインでは、軽度の精神症状に対してCBT が第一選択となっている。また認知行動変容アプローチは、精神症状のみならず、糖尿病や高血圧等に対する投薬のアドヒアランス向上にも有効とされる。実際に、他診療科の医師を含めて多職種のCBTへの関心や技法を習得したいというニーズは高まっている。こうしたニーズに応えるべく、現在、令和3年度厚生労働科学研究「認知行動療法の技法を用いた効率的な精神療法の施行と普及および体制構築に向けた研究」を実施している。こうした研究・取り組みを通じて、患者の症状・状態に合わせた適切な介入の開発、質の高い人材の育成を行うことで、臨床活動を支援していきたい。
■今後の展望
脳科学的メカニズムの解明
CBTの効果は、実施者や患者によって異なる。CBTの質の均てん化に向けて、脳科学的メカニズムの解明が必要だ。またCBTは慢性疼痛や過敏性腸症候群等の身体疾患、リハビリテーション等にも活用が期待されており、さらなるエビデンスの構築が求められている。
メンタルヘルス対策における認知行動変容アプローチの活用
またCBTの技法を用いた認知行動変容アプローチのさらなる活用も期待されている。COVID-19の感染拡大によって、環境や人間関係、生活習慣が変わり、多くの人が不安を抱えている。厚生労働省の調査では、回答者約1.1万人のうち、半数以上の人が何らかの不安を抱えていたことがわかっており、コロナ禍におけるメンタルヘルス対策は急務である。
デジタルテクノロジーを用いた認知行動変容アプローチの普及
コロナ禍でのメンタルヘルス対策においては、デジタルテクノロジーを活用した非接触型の相談システムが重要だ。私たちはAMED令和2年度障害者対策総合研究開発事業「COVID-19等による社会変動下に即した応急的遠隔対応型メンタルヘルスケアの基盤システム構築と実用化促進に向けた効果検証」を実施し、AIを活用したツールと相談員によるオンライン相談を組み合わせたメンタルヘルスケアのシステム構築を進めている。このプログラムでは、まずメンタルヘルス不調者にAIチャットボット「こころのコンディショナー」へ自身の症状等を入力してもらい、その結果に基づいてトリアージを行う。軽症者については、こころのコンディショナーによる認知行動変容アプローチの技法を用いた心理的介入を実施し、中等度以上の場合には相談員が心理的応急処置(PFA: Psychological First aid)を用いたオンライン相談を実施する仕組みとなっている。
地域や職域、学校等におけるメンタルヘルス予防・健康増進に向けた取り組み
医療のみならず、地域や職域等におけるメンタルヘルスの初期対応の普及や予防・健康増進に向けた取り組みも重要である。
地域という観点では、今年度より厚生労働省「心のサポーター養成事業」が開始されている。心のサポーター事業は、多くの人がメンタルヘルスに関する正しい知識を持つことで、メンタルヘルスの問題を抱える人を支えられる地域や職域の構築を目指す事業である。この心のサポーター養成過程で、認知行動変容アプローチを用いた支援方法を学ぶことによって、自身がメンタルヘルスの不調を抱えた時に適切な対処を行えるようになる。
また現在、経済産業省を中心に職域におけるメンタルヘルス・ウェルビーイングの向上に向けた取り組みの検討が進められている。特に近年、メンタルヘルスに関連した労災請求件数が増加傾向にあること等から、企業のメンタルヘルス対策への関心は高い。特に企業でのメンタルヘルス不調は、「上司とのコミュニケーション」が原因であることも多く、認知行動変容アプローチを活用し、コミュニケーションスキルやストレスへの対処方法を学ぶことで状況、症状の改善につながる可能性がある。またメンタルヘルスは睡眠や運動、食生活等の生活習慣と密接に関連しており、生活習慣の改善に対しても認知行動変容アプローチの活用が期待できる。
また英国やニュージーランドといった諸外国では企業におけるメンタルヘルス対策を進めることを目的としたプラットフォームの構築が進められている。日本でも企業の健康経営のための指針として、国民のこころの健康保持増進のためのプラットフォームの構築に向けた取り組みが望まれる。認知行動療法センターも、産官学のステークホルダーと連携しながらプラットフォームの構築へ寄与していきたいと考えている。
近年では、特にデジタルテクノロジー活用の必要性が高まっており、今後はITベンチャー企業等とも連携を強化し、一人ひとりに合わせた適切な治療法や認知行動変容アプローチの社会実装、質の均てん化を進めていく予定だ。これらの取り組みを通じて、メンタルヘルス不調を抱える人の症状を改善し、また、すべての人のメンタルヘルス・ウェルビーイング向上に貢献したい。
[1] スーパーバイザー(教育者、監督者)が、スーパーバイジー(被教育者)に対して、CBTに関する教育訓練、指導を行うこと。
■プロフィール:
久我 弘典 氏(国立研究開発法人 国立精神・神経医療研究センター 認知行動療法センター センター長)
精神科医師。医学博士(九州大学大学院医学研究院)、公衆衛生学修士(米国ジョンズホプキンス大学公衆衛生大学院)。2006 年に大分大学医学部を卒業後、麻生飯塚病院での卒後臨床研修、同院総合診療科にて内科認定医を取得。国立病院機構肥前精神医療センター精神科、米国退役軍人健康省ウェストロサンゼルスメディカルセンターVisiting Clinical Fellow、2013 年より国立病院機構肥前精神医療センターデイケアセンター室長を歴任。その間、厚生労働省急性期精神科医療等専門家養成研修にて英国へ派遣。2016 年よりロータリー財団国際奨学生として渡米。米国ジョンズホプキンス大学精神医学 行動科学部門博士研究員として精神疾患の予防研究に従事しながら、2018 年に同大学公衆衛生大学院にて公衆衛生学修士号取得。その後、同大学公衆衛生大学院学術研究員、帰国後は、九州大学病院特任講師、厚生労働省 社会・援護局 障害保健福祉部 精神・障害保健課課長補佐を経て、現職。厚生労働省認知行動療法研修事業コアスーパーバイザー。第22回(2022年)日本認知療法・認知行動療法学会にて大会長予定。
<【開催報告】第97回HGPIセミナー「脱ブラック霞が関~行政府の役割と今後の改革に向けて~」(2021年7月28日)
【開催報告】第95回HGPIセミナー「こどもの健やかな成長に向けたメンタルヘルスサポートのあり方」(2021年6月3日)>
調査・提言ランキング
- 【政策提言】血液疾患領域における政策提言―患者・当事者中心の医療エコシステムの構築に向けて―(2026年4月13日)
- 【政策提言】認知症プロジェクト「認知症の人をケアする家族等を取り巻く認知症施策のこれから」(2026年4月27日)
- 【調査報告】がんに関する全国調査-がん対策基本法成立から20年を迎えて-(2026年4月28日)
- 【調査報告】2026年 日本の医療に関する世論調査(2026年2月13日)
- 【調査報告】医療機関の省エネ・温室効果ガス排出削減事例集― 施設更新(新築・建て替え)に伴う実践事例 ―(2026年3月16日)
- 【政策提言】持続可能な保健医療システムへの道筋-社会的合意が期待される三つの視点-(2026年1月22日)
- 【出版報告】医療システムの未来プロジェクト「非感染性疾患への予防・早期介入に向けた政策提言」(2026年3月)
- 【調査報告】日本の保健医療分野の団体における気候変動と健康に関する認識・知識・行動・見解:横断調査(2025年11月13日)
- 【調査報告】2025年 日本の医療に関する世論調査(2025年3月17日)
- 【政策提言】腎疾患対策推進プロジェクト「慢性腎臓病(CKD)対策の強化に向けて~CKDにおける患者・当事者視点の健診から受療に関する課題と対策~」(2025年7月9日)